てんかんセンター
てんかんは、劇的な症状である『けいれん』を起こして倒れることが多いことから紀元前の昔からよく記載されている脳の病気です。それに対して祈祷師などにより科学性のない治療法、悪例払い、呪文などを行っていたことからまやかし医療がはびこった昔の歴史があります。またてんかんへの恐怖、病気の理解が不十分なための誤解、偏見や社会的な患者さんの引け目が取り巻く環境が長く続いているのも現実です。
1995年の世界健康機構(WHO)の調査では約1%、実に世界で5,000万人、日本で約100万人の患者さんがおられる疾患で、決して稀な病気ではなく医学・薬学の目覚ましい発達のお陰で、現在では正しい診断と治療を受けることで健康な人と同様の日常生活を送れるようになってきています。
2018年10月に当院てんかんセンターが新たに石川県てんかん診療拠点機関として全国13カ所の一つとして厚労省から選定されました。てんかん患者さんがこの病気を正しく理解されることで気持ちよく日常生活を送ることが出来るよう、また地域(石川県)の医療機関と連携して安心して適切な診療が受けられるよう当センター職員一同総力をあげて包括的医療を目指して努力をしてまいります。
受診案内
てんかんセンター外来は完全予約制です。お問い合わせは14:00~16:00の間にお電話ください。
受診を希望される場合、前医からの診療情報提供書(紹介状)を取り寄せて受診予約を取ってから来院して下さい。
前医で脳波、画像(CT, MRIなど)を既に検査された場合、是非これらの情報のデータを持参して受診されることをお勧めします。
原則的に15歳以下の患者さんは小児科専門のてんかん専門医、15歳以上の患者さんは脳神経内科または脳神経外科の専門医およびてんかん専門医(脳神経内科、脳神経外科)が診察いたします。
当院ではてんかんに関する相談を受け付けるてんかんコーディネーターも置いています。てんかんセンターコーディネーターと連絡したい旨電話して下さい。
担当医
てんかん専門医・指導医(脳神経内科)
廣瀬源二郎
てんかん専門医(脳神経内科)
紺谷智
てんかん専門医・指導医(小児科)
中川裕康
てんかん専門医・指導医(脳神経外科)
大西寛明
内科認定医(脳神経内科)
三秋弥穂
| 2025月3月3日 現在 |
月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | 土曜日 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 午前 | 午後 | 午前 | 午後 | 午前 | 午後 | 午前 | 午後 | 午前 | 午後 | 午前 | ||
|
てんかん外来 (完全予約制) ※要紹介状 |
成人 |
廣瀬 (予約) |
|
廣瀬 (予約) |
|
廣瀬 (予約) 大西 (予約) |
|
廣瀬 (予約) |
|
大西 (予約) |
|
交替制 |
|
小児 |
中川 (予約) |
中川 (予約) |
中川 (予約) |
中川 (予約) |
中川 (予約) |
中川 (予約) |
中川 (予約) |
|
|
|
中川 (予約) |
|
てんかんについて
てんかんという病気を知ろう
てんかんはもっとも古くからある病気で、紀元前7世紀ごろのバビロン王朝の石版に詳細なてんかん(倒れ病と言われていた)の記載が残っていることが知られています。
てんかんは色々な原因で起こる脳の慢性疾患の一つで、大脳神経細胞の過剰な放電による何度もくりかえす反復性のてんかん発作が症状となる病気で、年齢を問わずみられます。現在全世界で約5000万人、日本では約100万人と人口の約1%の患者さんがいることが判っています。日本のような経済的にも科学的にもよく発達した国では,適切な治療を受けることで7―8割の人は普通の生活が出来ています。しかし低開発国ではなかなかうまく治療されていないのが現状です。適切な治療を受けても、患者さんご本人の病気に対する不安・心配、進学、就職や結婚・出産の問題、周りの人の無理解などから来る引け目などに悩む方は少なくありません。これらの諸問題を薬物や手術の医療のみならず、多職種(看護師、社会福祉士、心理士、保健婦など)の力を統合して少しでもてんかん患者さんのためになるような包括的医療の提唱がWHO(世界保健機構)から出され、我々の国にも伝わってきています。
てんかんと言う病気は一つではなく幾つかの病気からなるためてんかん症候群とも言われ、さらにそれぞれの症候群に特有のてんかん発作があることから、てんかん・てんかん症候群およびてんかん発作には、それぞれを区別するための世界共通の分類が国際的に決められています。これに基づいて診断することで治療法もほぼ決まってくるのが共通した一般的な医療です。
-
てんかん発作の分類
先ず大脳神経細胞の過剰放電が脳のどこにおこるかで1)全般発作と2)焦点発作 に分けられます。
全般発作
脳の中心部(覚醒・意識を保つ部位)で過剰放電がおこり、そのために即座に大脳全域に過剰興奮が広がることで左右対称性に全身けいれんがおこり、眼は開いたままで呼吸がとまり顔面が青紫色(チアノーゼ)となります。
焦点発作
今まで部分発作とも言われていましたが、最近の国際分類の変更で焦点発作を使うことが決まりました。これは脳の一部が過剰放電の焦点となることでその部位の機能が過剰となり運動過多から片側の手足けいれん、ピクツキや異常知覚を呈したり、その部位に関連する脳機能を失い喋られない、聞こえない、見えない、知覚が無いなどの症状が意識障害のない状態で起こったり、意識障害がある状態で起こったりする発作です。
-
てんかん・てんかん症候群の分類
患者さんのてんかん発作が全般発作なのか焦点発作なのか、どちらか不明の場合を含めて診断したあとで病気分類としてするのがてんかん・てんかん症候群分類です。
てんかんには色々な病気が含まれることは前に書きましたが、その原因として遺伝が関連したり、脳の構造異常、髄膜脳炎などの感染、全身代謝病や免疫疾患などが関連していることが知られており、これらを診断することで、適切な薬剤選択ができ生活上の注意点も明らかになり、病気の予後などが判明します。
てんかん発作が1回だけ起こった場合にてんかんと診断することはありません。少なくとも、特別な身体の異常状況下なし(非誘発性)に普通の健康状態で、24時間間隔をおいて2回以上発作があるときにてんかんと診断します。
一般にてんかんの原因が特定できず、遺伝が関連していると予想されるがその原因が未だ確実には判っていない場合には特発性てんかん、原因が既に判っていててんかん発作を起こす基礎疾患がある二次性のてんかんを症候性てんかんと区別するのが一般的な今まで使われたてんかん分類です。この分類によると、それぞれのてんかん・てんかん症候群には発作としては全般発作を起こす場合と焦点発作を起こる場合があるわけで、特発性全般てんかん、特発性焦点性てんかんと症候性全般てんかん、症候性焦点性てんかんに4つのグループに分けられることになります。
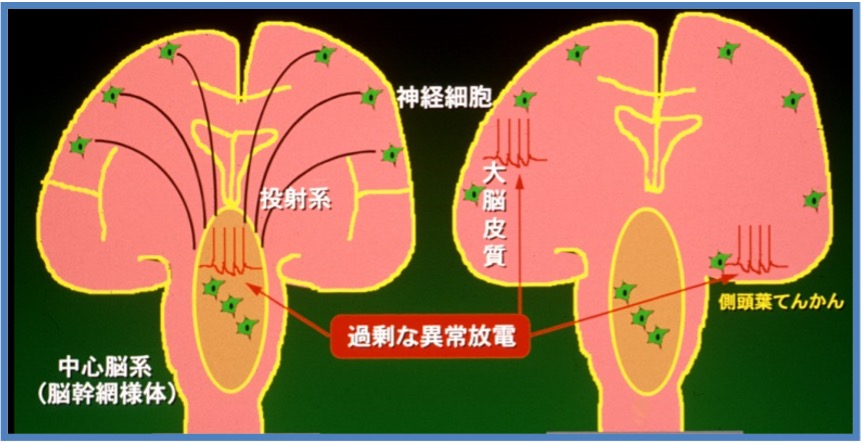
(左)全般性てんかん (右)焦点性てんかん
てんかんの診断
てんかんの代表的な例を次に説明いたします。ご自分、ご家族、お友達がどの例に似ているか考えてみて下さい。
小児のてんかん
小児のてんかん有病率は、約100~200人に1人と決してまれではありません。小児のてんかんは、ある時期はてんかん発作があって年齢と共に発作が消失する良性の経過をたどるてんかんから、先天的に脳構造異常があったり、周産期などの感染や出血などが原因となり、発達にも影響を及ぼすてんかん、成人と同様のてんかんなど様々なてんかんを発症する可能性があります。てんかん診療では、どのタイプのてんかんかをしっかり診断をつけることで治療や予後の見通しを立てることができます。年齢とてんかんのタイプ(てんかん症候群)ごとに、頻度の高いてんかんの特徴を説明します。
乳幼児期発症てんかん
<ウエスト症候群>
乳児期(1歳未満)に発症するてんかんです。周産期や先天的に脳構造に異常があるために発症する場合と、おそらくは脳に何らかの原因が疑われるものの原因が不明な場合とがあります。発作は、頭部を突然前屈させ、両手を羽を拡げるように挙上させるてんかん性スパズム(点頭発作)が発作の主体で、連続して発作が起るシリーズ形成をします。このてんかんは発達や認知機能への影響が強いため、早期から専門的な治療が必要です。治療は抗てんかん薬の内服の他に、副腎皮質ステロイド注射が有効です。てんかんの治療と伴に、ウエスト症候群の原因となる脳の病気の検索も必要です。
<レノックス・ガストー症候群>
1歳以降、ウエスト症候群後に発症することが多いですが、無関係に発症することもあります。発作は、全身に力が入る発作(強直発作)や力が抜けて尻餅をつく発作(脱力発作)、ボーっとする発作(非定型欠神発作)など様々な発作型があります。種々の抗てんかん薬に対して、抵抗性のことが多く、多剤併用療法が必要になることも多いてんかんです。
学童期発症てんかん
<中心・側頭部に棘波を持つ良性小児てんかん(BECTS)>
発作は、入眠直後と明け方に起こりやすく、片側の口角や顔面の引きつれと感覚異常から始まり、よだれ(流涎)や声を出せないなり、最終的には全身にけいれんが拡がる場合もあります。意識は保たれる場合と保たれない場合があります。1日に複数回の発作を起こすことはなく、総発作回数も多くはありません(10回未満が多い)。思春期までに発作は消失し、発達や神経所見に影響することは通常ありません。脳波では、睡眠時に特徴的な脳波所見を中心側頭部に認めます。抗てんかん薬も比較的よく効きます。
<小児欠神てんかん>
発作は、ビデオを一時停止したように開眼状態で動作が突然停止し、呼びかけに反応しなくなる意識障害で、数秒間長くても20秒以内に突然終わります(定型欠神発作)。完全に動作が停止せず、舌なめずり、飲み込み動作や瞬きなどの自動症しばしばみられ、発作前の簡単な動作を続けることもあります。気づかれていない発作も含めて、1日10回~100回に及ぶ事も有ります。家族や周りの人はこれを病気の症状とは思わないこともしばしばあります。発作は2分以上の過呼吸により誘発されます。脳波記録でも過呼吸により特徴的な脳波所見を確認でき診断されます。
思春期~成人に発症するてんかん
<特発性全般てんかん(全般強直間代発作のみを示すてんかん)>
多くの人がてんかん発作と言われたときに想像する、開眼したまま白目をむき全身がしばらく突っ張ったのち、ガクガクして、顔色が青紫色(チアノーゼ)になる発作(全般強直間代発作)です。発作後は、ぐったりして眠りに入り起きると、嘔気や頭痛を訴えます。全般強直間代発作以外に、若年ミオクロニーてんかんではミオクロニー発作(後述)、若年欠神てんかんではボーっとする発作(欠神発作)も合併します。
<若年ミオクロニーてんかん>
発作は、起床1時間以内や入眠前後に出現し、身体の全体あるいは一部がピクツキ、突然持っている鉛筆や箸など物を落としたり投げたり、尻餅をついたりするのを症状として自覚されるのがミオクロニー発作です。一般に意識は保たれ、ミオクロニー発作が連続し全身のけいれん(全般強直間代発作)になることもあります。光刺激に反応し、発作が誘発される光刺激感受性を示すこともあります。
<前頭葉てんかん>
原因となる前頭葉病変部位により様々な発作があります。①眼球と頭部がゆっくり一方を向き、頭部が向いた方の腕を伸ばし、反対の腕は上に曲げていくフェンシングをしているような姿勢となる発作 ②最初は意識が保たれ、一方の手や顔が部分的に震えるけいれん発作から始まり、同側の足に拡がり、反対側や全身に拡がる発作 ③突然激しく叫び、足踏みをして身体を動かし、走りまわり転げまわる短時間(30秒未満)の発作(過運動発作)。これらの発作は睡眠中に多いですが、発作が増加すると日中にも見られます。同じ人では、毎回ほぼ同じ様式の発作が見られます。
<内側側頭葉てんかん>
覚醒時に、急に動作がとまり、1点を見詰めて、口をペチャクチャ動かし(口部自動症)たり、一方の手をしきりに動かし(手自動症)たり、反対の手はつっぱっている(ジストニア)発作で、意識状態が低下し発作中は呼びかけにわずかに応答するか全く応答できないことが多く、後からその時のことを確認しても全く覚えていません。発作の前に嘔気、以前同じ場面を見たことがあるような奇妙な感覚(既視感、デジャブ)や前から親しんだ場面が全く新しい場面と感じる未視感、不快な幻臭、恐怖を感じる場合もあります。
成人・高齢者症候性てんかん(外傷後、卒中後、認知症)
高齢化社会の到来とともに著明に増加しているのが成人とくに高齢になってみられるてんかんです。高齢者のてんかんは側頭葉てんかんが最も多く、次いで前頭葉てんかんがよく見られます。その最大の特徴は『けいれん発作』や『転倒』のないことで、主に意識障害を伴う焦点発作として発症します。そのため意識が完全になくならずに障害され(意識減損と言います)1点を見詰め(1点凝視)、周りを認識することなく、口をペチャクチャ動かしたり、意味のない手の動きを繰り返したり、瞬きしたり(自動症と言います)、呼びかけに答えることなく、返答してもトンチンカンな事です。このため“最近おかしい”、“健忘症だ”、“認知症かも”などと家族や周りの人が思い込み医療機関を訪れることが多いです。このような朦朧状態のあとに1側の手足のけいれんが両側に進展する(二次性全般化と今まで言われてきました)こともしばしばで、これがあるとてんかんとして家族が気づくのが一般的です。とくに脳梗塞、脳出血、アルツハイマー病や頭部外傷を患ったことのある方にみられます。このてんかんは適切な抗てんかん薬の少量で発作が治まるのが一般的であり、早期に医療機関を訪れることをお勧めします。
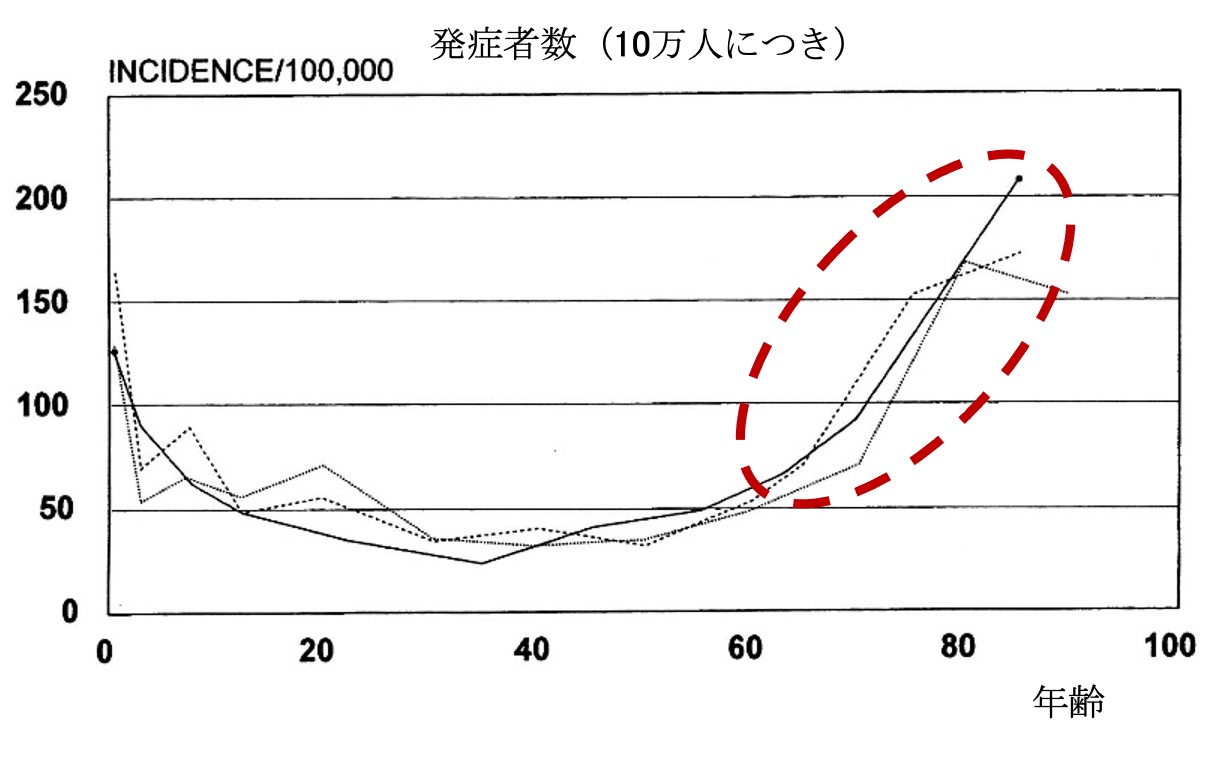
アイスランド、スエーデン、アメリカの年齢別てんかん頻度 :60歳以上で増加(赤線)
てんかん重積状態
てんかん発作はその持続が長くても1~2分で終わるのが普通ですが、意識が完全に回復することなく次の発作が始まったり、5分以上けいれんが持続する長いてんかん発作はてんかん重積と呼ばれます。嘗ては発作の持続が30分以上とされていましたが、これ程長いと脳のダメージが多く後遺症も残ることから、最近国際抗てんかん連盟(ILAE)がその定義で持続5分と短く限定して患者さんを救おうと提唱しています。
発作が5分以上続くようでした、直ぐに救急車を呼び最寄りのてんかん患者対応のできる救急医療機関に罹って下さい。
てんかん診断のための検査
-
病歴聴取
上記の特徴を病歴でしっかり捉えられれば、全般性てんかんか焦点性てんかんかの診断はそれほど難しくありません。またお母さんの妊娠中の経過、分娩時の状態、分娩後の黄疸・感染・事故の有無なども重要な情報ですし、家族、親族の中にてんかん患者や熱性けいれんの既往のある方が居られるか否かも診断の助けになる大切は情報ですので受診の際に是非申し出てほしい事柄です。もし発作の様子を携帯電話などでビデオ動画撮影可能であれば、確定診断に大変助かります。
-
脳波検査(ビデオ・脳波同時記録検査を含む)
てんかんの診断で最も大事な検査は脳波検査です。てんかんは大脳神経細胞が突然に過剰放電を来すことが原因であることは既にお話ししました。その過剰発電部位が両側性か焦点性かを診て、全般てんかんか焦点性てんかんかを決めるために行うのが脳波検査です。神経細胞の出す電力は極めて僅かの量ですがグループとなることで頭蓋骨を越えて頭皮の上からでも増幅して電位が拾えることに気づいたのは1929年ドイツベルリン大学のハンス・ベルガー医師です。これ以降てんかん研究が飛躍的に進歩して現在に至っています。
脳波検査では、頭皮上に約20個、両耳たぶに2個の電極を特殊なノリで貼り付け静かな部屋で軽く目を閉じてもらい安静時脳波を記録します。途中で目を開けたり、閉じたりしておこる脳の反応を調べ、過呼吸、光刺激で脳波に異常な変化(賦活という)が起きるか否か、また睡眠で変化が出るかなどを判読して診断します。
発作がないときには脳波は正常であるのが一般的ですが、賦活をすることで発作の無い時でも脳波異常が検出されることが多くなるわけで大切な賦活法を理解して下さい。
患者さんの奇異な異常動作が果たしててんかん発作によるものか行動異常や不随意運動かを診る特殊な検査にビデオ・脳波同時記録検査があります。多くのてんかん患者さんには実際はてんかん発作ではない異常動作・行動がみられることがあり非てんかん性発作と呼ばれ、失神や不随意運動、心因性非てんかん発作である場合もあり、これらの発作を正しく診断するため2―3日入院していただき、ビデオで室内モニターしながら連続して脳波を記録します。当院ではこの検査室が2床用意されています。
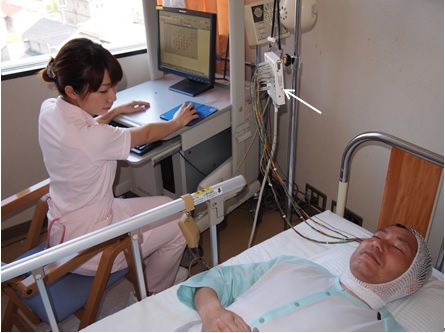
ビデオ・脳波同時モニター法
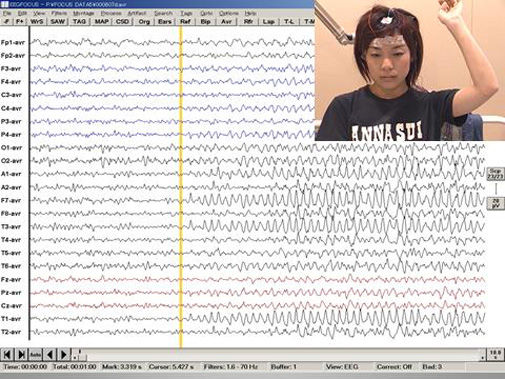
脳波と同時発作記録ビデオ画像
-
画像検査
もう一つ大事な検査に画像検査(CTやMR画像)があります。現在ではCTを使うことはあまりなく、磁場の高い核磁気共鳴装置を使った画像(MRI)が焦点性てんかん発作の原因となる局在部位を見極めるために使われます。磁石の磁場を使うため放射線の影響も全くない安全な検査です。これにより側頭葉海馬萎縮、硬化、脳内の小さな腫瘍、血管腫や生まれつきの脳の異常(皮質形成異常)などを三次元的に撮像できることから診断の精度を高め適切な治療に結び付けるわけです。この目的で当院では特別に磁場の大きな3T-MR装置を設置して15年前からてんかん患者さんの診断に利用して来ています。但し全般性てんかんの患者さんでは一般に画像に異常は見られないためこの検査は不要です。
この他に摘除手術をする前に発作起始部の診断に必須な情報を得るための特殊な脳機能画像PETスキャンと呼ばれる画像検査も当院では施行します。
3T-MR撮像装置
脳の矢状断像
てんかんの治療
-
薬による治療
てんかんは基本的には発作型診断にのっとり薬剤が選択されます。そのための治療ガイドラインは全世界にみられ、日本でも日本神経学会やてんかん学会からのガイドラインがあることからてんかん専門医やてんかん診療を目指す医師はこれらを利用して先ず第1選択薬で単剤治療を行います。最初から複数の薬を使うことはありません。一つの薬を最大の許された量まで飲んでもらい発作がそれだけではコントロールされない時には第2選択薬を使用します。2剤服用してもらっても発作のコントロールが困難な場合には難治性てんかんとしててんかん専門機関、てんかん専門医の出番となります。当院てんかんセンターでは小児科医、神経内科医、脳神経外科医のてんかん専門医が難治性てんかん患者の治療を適切に治療しています。
発作抑制も大事ですが、患者さんの生活の質を出来るだけ下げないように、また副作用である眠気、ふらつき・めまい感、食欲不振、イライラ感、落ち着きの無さや性格の攻撃性、易怒性にも配慮して治療することが必須です。また妊娠可能な年齢の女性には赤ちゃんに影響のない薬剤を選択することも重要な治療の要点です。
具体的には全般性てんかんにはバルプロ酸、焦点性てんかんにはカルバマゼピンを第1選択薬に選ぶのが全世界のガイドラインの則った治療ですが、最近では副作用の少ない薬物がいくつか登場してきており、薬の価格は極めて高いですが、副作用を考慮して最初から使う場合もあります。特にバルプロ酸は全般性てんかんに効果の高い薬ですが、赤ちゃんに奇形を起こすことが他剤に比べ高く、生後の知的能力の低下などのデータもあることから、その処方には十分な配慮が必要で、使用を避ける傾向が医師の間にありますから、妊娠ご希望の患者さんは是非主治医にご相談下さい。
-
脳手術による治療
どんなてんかんが脳外科的手術でよくなるかを考えてみましょう。一般的にてんかん発作に対して適切な抗てんかん薬を2-3種類以上てんかん専門医が処方し2年以上治療を続けても発作が抑制されない場合に難治性あるいは治療抵抗性てんかんと言います。これが基本的には先ず脳外科手術の適応となり、外科的治療を検討する第一段階となります。 薬物治療を徹底的に行った後で行う治療法ですが、全ての難治性てんかん患者さんに適応されるものでありません。脳外科的手術療法の効果が高いてんかんの代表は内側側頭葉てんかんです。
内側側頭葉てんかんとは前にも触れましたが、数歳で発症し一度は薬と縁が切れたと思っていたら、思春期以降に発作再発し、前触れ(前徴)として上腹部違和感を感じすぐに意識減損、動作停止、1点凝視して、口や手の意味のない動き(自動症)を呈す意識障害のある焦点発作からなるてんかんです。一般に乳児期に2-3回の熱性けいれんの既往があり、そのうち1度はかなり長く20~30分持続するけいれんがあった人によくみられます。このような難治性側頭葉てんかん患者さんではMRI検査で側頭葉内側にある海馬に異常(萎縮や硬化など)がある場合には焦点摘除手術のもっとも良い適応となります。患者さんの約70-80%は術後、全く発作がなくなり服薬も必要なくなることが判っています。 他の難治性てんかんでMRIに明らかな病変が見つかれば、言葉を司る言語野、運動を司る運動野などの重要な脳部位を除いて摘除手術の適応が考慮されます。
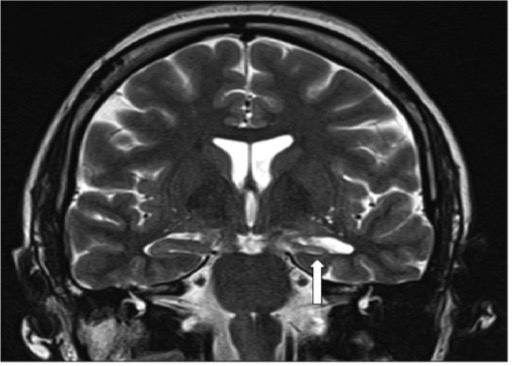
海馬の萎縮像(白矢印)
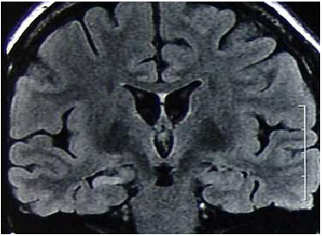
海馬の硬化像(矢印)
焦点摘除手術以外にもてんかん波の脳内拡大を防いで発作をより軽い状態にとどめる手術(脳梁離断術、軟膜下多切術など)もありますし、最近脳内手術が不可能な患者さんで薬物治療だけでは発作の抑制が無い場合には、緩和手術として脳内にメスを入れずに頸部迷走神経に電極を巻き間欠的に電気刺激を胸に埋め込んだ電池から定期的に与えることで発作回数を減らす迷走神経刺激治療法(VNS)も我が国に導入され当院でも年に10数例施行しています。これらの特殊な手術について手術をされる場合には詳しい説明が担当の先生からあります。
-
脳手術による治療
特に小児の難治てんかんの場合には、ケトン食療法という食事による治療もあります。昔から絶食によりてんかん発作が改善する場合があることは知られており(最も古いてんかん治療)、絶食時に増加する血中の「ケトン体」が有効であることが1920年代に分かりました。原理として脂肪を多く摂取し、糖(炭水化物や蛋白質)を少なくする食事により血中ケトン体を増やすことがケトン食療法です。ケトン食は油っぽいだけで美味しくないため経管栄養を利用する方法と、通常の食事をケトン食にする方法があります。適応や詳細は主治医と相談し、勝手にケトン食療法を開始してはいけません。
てんかん患者の生活
日常生活で注意すること
てんかん・てんかん症候群は発作性神経疾患と呼ばれ、頭痛と同様に発作がなければ、全く健康な人と同様の生活ができるものです。
発作予防に適切に処方された抗てんかん薬を指示された通りに服薬することがもっとも大切な注意点です。ともすれば1か月―2か月で発作がないとたまには休薬しても発作とは関係ないだろうと考え勝手に服薬を中止したり、忘れたりする怠薬が一番いけない事です。てんかん患者さんにとり、抗てんかん薬は命の次に大事なものと考えて下さい。食事を抜いたから薬を飲まなかったという方がときにおられますが、食事のおかずではないのです。薬を飲み忘れることのないように、忘れずに必ず食べるであろう食事のあとに必ず服用してもらうために食後服用と決めただけなのです。
その他の注意点としては、てんかん発作の再発にはいくつかの誘発因子があることが知られています。過呼吸を来すような激しい運動・スポーツ、睡眠不足で眠気のある時に発作は起こりやすいものです。また何らかの感染症で高熱(39-40度)のある時にも発作は起こり易くなっていますし、長く食事を抜いた低血糖状態、過度の飲酒や耐えきれないようなストレス時にも発作が再発することが多いです。これらのてんかん誘発危険因子を是非避けた安らかな日常生活を送ってみて下さい。てんかん患者さんの中には特にピカピカ光り点滅するもので発作が誘発される場合(ピカチュウによる光過敏性てんかん例)もあり、点滅を繰り返す電灯・照明や太陽光のもと松並木の道路を自動車運転することには注意が必要です。色メガネ着用がお勧めです。
発作時にはどうすればよいか
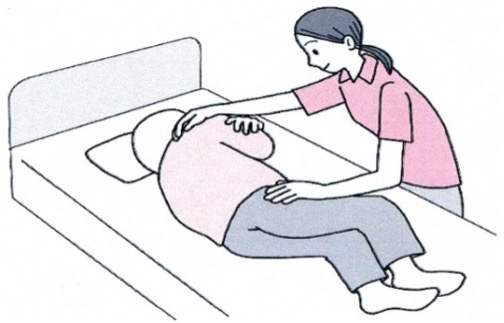
てんかん発作で急に倒れてしまった場合、通常家族や傍観者は気が動転して慌ててしまうのが普通です。先ず周りの方々は落ち着き冷静に患者さんの発作を傍観して下さい。転倒して手足のけいれんが診られたときには、患者さんの身体を横に向けて嘔吐しても誤嚥しないような姿勢にして、しばらく観察して時計をみて下さい。
仰向きから横向き姿勢にして観察する
発作を目撃した時には、けいれんが身体のどこから始まったか、眼は開いていたか閉じていたか、開いた眼はどちらかに向いていたか、頭と手がどちらかに向き動いていたか、手足のけいれんは突っぱり固くなっていた(強直発作)か、ガクガクしていた(間代発作)かなどを落ち着いて観察して下さい。
発作は通常20-30秒あるいは長くとも3分以内には自然に収まるのが普通です。5分以上続く全身のけいれん発作(強直間代発作)や10分以上続く焦点性発作(1側のけいれん発作)がみられた場合には救急車を手配して救急対応医療機関に向って下さい。発作の再発で動転せずに携帯電話で動画撮影が出来れば救急病院に着いた時には通常発作は収まっていても動画を見せることで医師にはいかなる発作が起こったかを知ることができ、その後の診断や治療に大変役立つことも覚えておいて下さい。
てんかん患者さんの災害時対応はどうするか
最近では異常気象などに関連して種々の自然災害が発生しています。これらとの対応も患者さんに取り大変重要です。避難指示が出ましたら自治体の指示する場所へ速やかに避難して下さい。この際に最も重要な事は常備薬、特に抗てんかん薬を必ず持参して避難して下さい。そのためには日頃薬の保管場所を決めておき、何時ナンドキでも取り出せる準備をしておきましょう。内服薬の記載された処方箋手帳も一緒に保存してあれば尚更便利に取り出し携帯することが出来るでしょう。出来れば前もって作っておいた緊急カードも同時に持参して避難しましょう。緊急カードはてんかん協会が準備していますから気楽に問い合わせて災害時に備えましょう。個人的にこのような内容を書き込んだカードを厚紙で作り、パスケースに入れて常時携帯するのも良いアイデアです。常備薬、処方箋手帳と緊急カードは必ず持参して避難しましょう。
避難所で発作が起こっても慌てないことです。係の人や責任者が指示してくれますから、それに従い落ち着いて行動して下さい。
避難所に居る間も必ず薬を飲み忘れないように注意して下さい。急に服薬を止めるとひどい『てんかん重積』がおこる可能性が高く、医療を受けるのが極めて大変は状況に置かれるからです。
十分な薬の予備がないまま避難し、避難が長くなり被災中に薬が無くなるかもしれません。普段かかりつけの病院・医院への連絡・受診を心がけて下さい。そこで不可能なら当院てんかんセンターへ連絡下さい。適切な指示を探して便宜を図ります。
てんかん患者さんの自動車運転はどうなるのか?
新しい道路交通法による厳しい運転適用基準が設けられています。先ず意識消失を伴う全身けいれん発作があった場合には、直ちに運転ができなくなります。また発作のあった場合には、各県の公安委員会へその旨連絡する義務があります。若しこれを行わず運転が発覚した場合、或いは虚偽の申告をして免許を取得・更新した場合には、道路交通法違反(罰則:1 年以下の懲役または 30 万円以下の罰金)となる可能性があります。この道路交通法では、当該医師もこの発作のあった患者さんに公安委員会へ報告するように説得説明しないと同様の処罰をうけることになりました。自動車運転に支障を及ぼすてんかん発作が起こる状態で自動車運転をして事故で人を死傷させた場合には15年以下の懲役刑が科せられます。意識障害を起こすてんかん患者さんの運転は直ちに控えて下さい。
またこの運転停止は最短2年間続きます。2年間発作が無い状態が医師に診断されると運転が可能となります。また免許のない人でてんかん発作が起こった場合も同様に、運転免許の取得には、「運転に支障するおそれのある発作が2年間ないこと」が条件で、薬の服用の有無は関係ありません。2年間発作なく経過すれば、また運転ができるわけですから、定期的に診察を受け規則正しい服薬をお願いします。
てんかん患者さんへの社会的支援制度
日本では幸いなことに諸外国と異なりてんかん患者さんが受けることのできる多くの公的支援事業があります。これは当事者が申請しなければその恩恵を受けることはできませんから、内容をよく知って申し出て下さい。
先ず『てんかん』という病気はわが国の法制度上『精神障害』と観なされ、その診断を受けた人は障害者総合支援法に基づく福祉サービスや医療費の公費負担、就労支援、障害年金などの種々の支援を受けることが出来ます。ここに知って得する社会資源の3つを紹介します。
-
自立支援医療
精神保健及び精神障害者福祉に関する法律第5条の規定により、てんかん患者さんは通院による医療費を支給される(但し入院費は適用なし)。自己負担金は原則1割負担となります。自立支援医療費(精神通院医療)支給認定申請書を原則市町村の担当窓口から入手し、診断書作成を受診している主治医に依頼して下さい。なお所得により自己負担金上限額が制限されることがあります。(当院では石川県在住者用の書類を常時準備しています)
-
精神障害者保健福祉手帳
精神障害者保健福祉法に基づき各自治体が設けた独自の福祉サービス、税制優遇措置などの支援が受けられます。申請は市町村の担当窓口となり、障害者手帳用申請書を市町村からもらい、主治医の診断書をつけて申請します。その詳細は各自治体に問い合わせて下さい。日本てんかん協会ホームページからも情報がえられます
-
障害年金
障害の程度が要件を満たしていれば障害基礎年金、障害厚生年金を受給することができます。診断書は主治医が書きます。
詳細は日本年金機構ホームページで調べて下さい。
https://www.nenkin.go.jp/service/jukyu/shougainenkin/ninteikijun/
-
指定難病
「難病法」による医療費助成の対象となるのは、原則として「指定難病」と診断され、「重症度分類等」に照らして病状の程度が一定程度以上の場合です。全てのてんかんが対象ではなく、「限局性皮質異形成」「海馬硬化を伴う内側側頭葉てんかん」など一部のてんかんです。
対象は難病情報センターのホームページ(
http://www.nanbyou.or.jp/)や主治医にご相談下さい。 -
小児慢性特定疾病
治療が長期にわたる小児慢性特定疾病にかかっている児童に対し、医療費の負担軽減を目的とした医療費の支給です。詳細と対象は、小児慢性特定疾病情報センター(https://www.shouman.jp/)をご確認下さい。
-
療育手帳
知的障害児(者)のための手帳で、各種福祉制度や福祉サービスが受けやすくなります。所得と判定区分によりますが、障害者医療費助成制度で医療費が一部助成されます。


